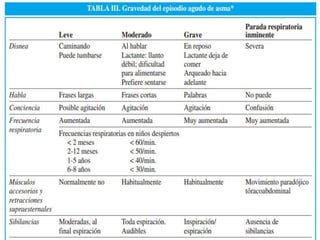
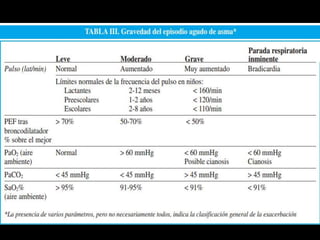
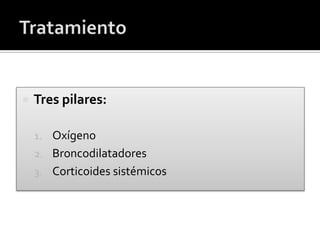
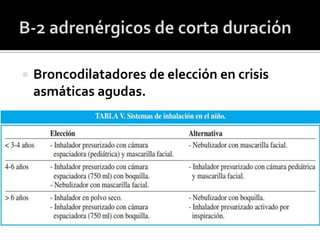
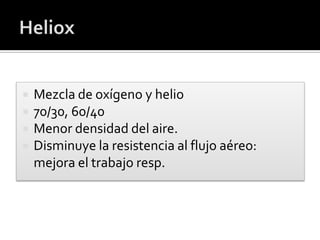
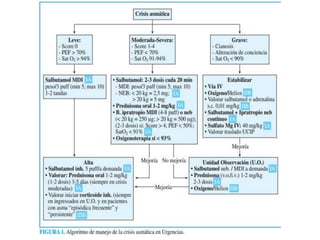
El documento aborda el asma como una enfermedad inflamatoria crónica de las vías aéreas, común en la infancia, con síntomas como tos, dificultad respiratoria y sibilancias. Se detallan factores de riesgo, métodos de valoración de la gravedad de las crisis asmáticas y opciones de tratamiento, incluyendo broncodilatadores y corticoides sistémicos. Se destaca la importancia de la espirometría y el manejo adecuado para reducir recaídas y obtener una broncodilatación eficaz.