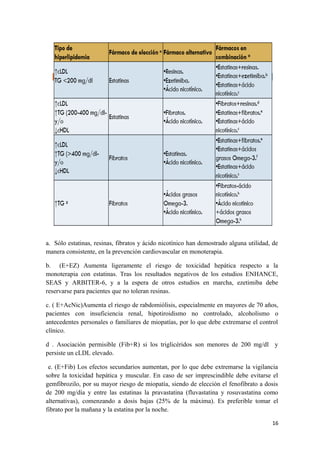
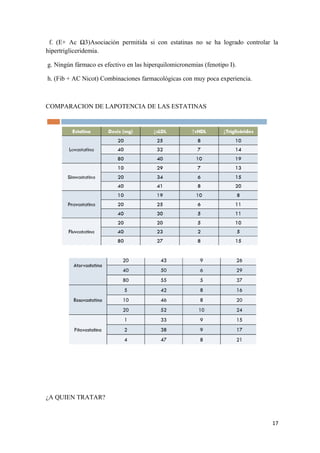
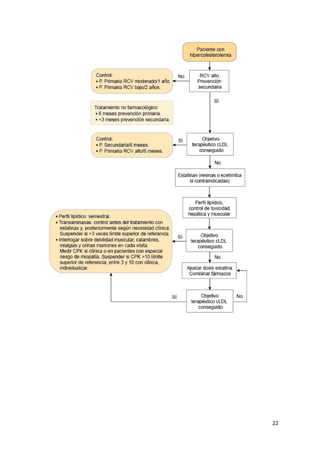
Este documento describe la evaluación y tratamiento de la dislipemia. Discuten la clasificación de las dislipemias primarias y secundarias, los factores de riesgo cardiovascular asociados con diferentes patrones lipídicos, y las pautas para la evaluación inicial del paciente incluyendo pruebas de laboratorio y cálculo del riesgo cardiovascular. También cubre las opciones de tratamiento farmacológico y no farmacológico y la importancia del seguimiento a largo plazo.








![familiar es muy variable en función de las comunidades autónomas, aunque en general se
reserva para centros especializados.
Actualmente hay un amplio consenso para actuar con prioridad en los siguientes
casos y tipos de pacientes:
- ECV establecida.
- Diabetes tipo 2 o tipo 1 con lesión de órgano diana.
- Individuos asintomáticos con alto o muy alto RCV (Score > 10%).
- Enfermedad renal crónica (ERC) (aclaramiento de creatinina [ClCr] < 60
ml/min/1,73 m2).
- Acumulación de FRCV de forma individual (presión arterial > 180/110 mmHg,
CT > 320 mg/dl [8,3 mmol/l], cLDL > 240) o hiperlipemia familiar con elevado
riesgo aterogénico (hipercolesterolemia familiar, hiperlipemia familiar
combinada, disbetalipoproteinemia).
- Familiares cercanos de individuos con ECV aterosclerótica prematura.
El riesgo coronario es la probabilidad de sufrir un evento coronario (fatal o no fatal) en
un período determinado de tiempo, habitualmente 10 años. Este riesgo puede incluir
todos los eventos coronarios (infarto agudo de miocardio [IAM] mortal o no mortal, IAM
silente, muerte súbita y angina), y entonces le llamaremos riesgo coronario total, o puede
incluir solo los eventos coronarios objetivables (excluimos IAM silente y el ángor); en
este último caso hablaremos de riesgo coronario restringido.
El riesgo cardiovascular incluye, además del evento coronario, la enfermedad
cerebrovascular, la arteriopatía periférica y en algunos casos, dependiendo de la función
de riesgo elegida, la insuficiencia cardíaca.
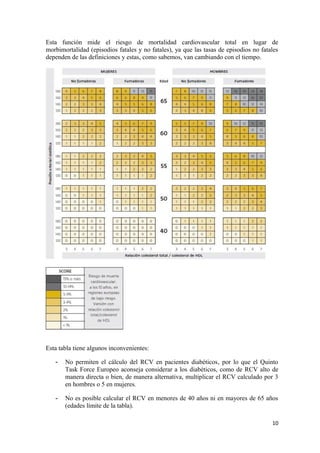
En la práctica habitual se usan las funciones de RCV o tablas de riesgo (método
simplificado).
Las funciones de riesgo son modelos matemáticos basados en estudios prospectivos en
función de los distintos FRCV tanto no modificables (edad, sexo) como modificables
(tabaquismo, presión arterial [PA], colesterol).
Existen múltiples funciones de riesgo, muchas de ellas derivadas de la original de
Framingham, pero de las aplicables en nuestro país se puede hablar de la calibración de la
función de Framingham realizada por REGICOR (Registre Gironí del COR) y la de
SCORE (Systematic Coronary Risk Evaluation).
Las guías europeas recomiendan el uso de las tablas SCORE porque están basadas en una
cohorte europea amplia y representativa
El SCORE estima el riesgo de sufrir un primer evento aterosclerótico fatal a 10 años, ya
sea un ataque al corazón, ictus u otra enfermedad arterial oclusiva incluida la muerte
súbita.
Existe un formato electrónico de la función de SCORE, denominado HeartSCORE, al
que se puede acceder a través de la página web de la Sociedad Europea de Cardiología
(www.escardio.org).
9](https://image.slidesharecdn.com/dislipemiaaterognicadvo-140617163417-phpapp01/85/2014-06-17-Dislipemia-aterogenica-DOC-9-320.jpg)









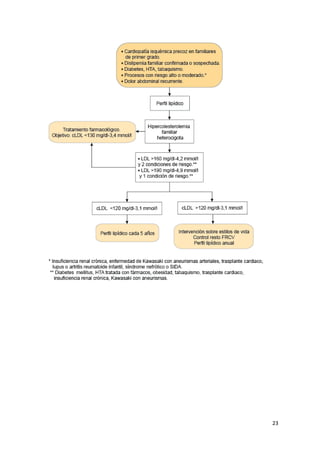
![7. DERIVACIÓN A ATENCIÓN ESPECIALIZADA
El diagnóstico y tratamiento de las dislipemias debe ser asumido fundamentalmente por
los profesionales médicos de AP, pero existen casos en los que se requieren estudios
complementarios, genéticos, hormonales y de imagen que pueden estar fuera del arsenal
diagnóstico terapéutico de este nivel asistencial. Será entonces necesario derivar al
paciente al segundo nivel asistencial en función de la capacidad resolutiva en cada
entorno.
Criterios de derivación:
- Hiperlipemias graves, ya sea por sospecha de hiperlipemia primaria, familiar o
esporádica.
- Colesterol total > 400 mg/dl (10,6 mmol/1).
- cLDL > 260 mg/dl (6,73 mmol/1).
- De forma más individualizada, cuando la determinación de cLDL o de CT sea
superior al percentil 95 para su edad y sexo.
- Para realizar el estudio genético de HCF cuando no se tenga acceso en AP.
- Déficit de cHDL.
- cHDL < 25 mg/dl (0,65 mmol/1).
- TG > 1.000 mg/dl (11,36 mmol/1), una vez descartadas causas secundarias.
- Hiperlipemias refractarias. Pacientes en los que, a pesar de cumplir bien el
tratamiento (dietético y farmacológico), no se consiga reducir los niveles hasta las
cifras deseadas después de un año de este. Por ejemplo, pacientes bajo
respondedores a las estatinas, con reducciones de cLDL menores al 15%, o
cuando se precisa añadir un tercer fármaco para el control de la dislipemia.
- Pacientes con CI prematura definida como un evento isquémico antes de los 55
años en el hombre y antes de los 65 años en la mujer. Son enfermos en los que
hay que descartar una posible carga genética desencadenante del evento.
- Intolerancia a fármacos hipolipemiantes. Pacientes que presentan mialgias,
alteraciones de las enzimas hepáticas u otras alteraciones que dificulten el
tratamiento farmacológico.
- Pacientes que precisen una valoración más completa del RCV:
o Sospecha de ateroesclerosis subclínica (para determinación de GIM
[grosor íntima media] de la carótida o calcio coronario).
o RCV intermedio en los que sea preciso ajustar con modificadores de
riesgo no disponibles en AP.
- Dislipemias secundarias a trastornos no modificables. Hepatopatías, trasplante de
órgano, VIH, enfermedades reumáticas, insuficiencia renal moderada-grave,
tratamientos con retinoides por linfomas, psoriasis o acné.
24](https://image.slidesharecdn.com/dislipemiaaterognicadvo-140617163417-phpapp01/85/2014-06-17-Dislipemia-aterogenica-DOC-24-320.jpg)
