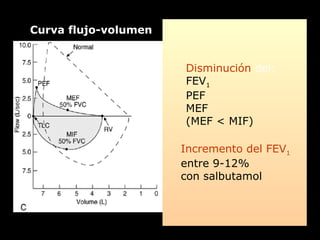
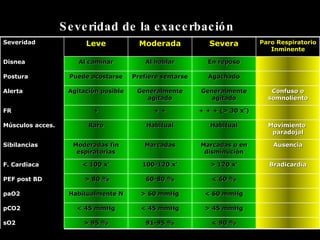
El documento define el asma como una enfermedad inflamatoria crónica de las vías respiratorias que se caracteriza por la reducción del calibre bronquial y episodios de tos, sibilancias y dificultad para respirar en respuesta a desencadenantes. Explica los factores de riesgo, los mecanismos fisiopatológicos, los síntomas, el diagnóstico y el tratamiento farmacológico para el asma, incluyendo broncodilatadores, corticoides y otros medicamentos.