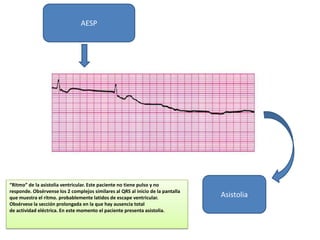
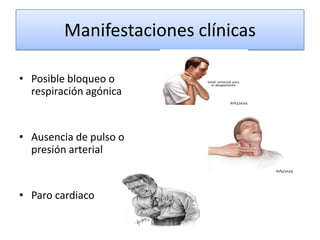
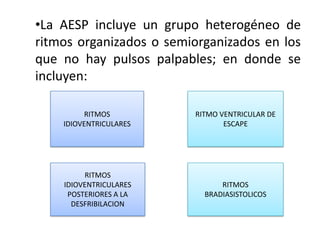
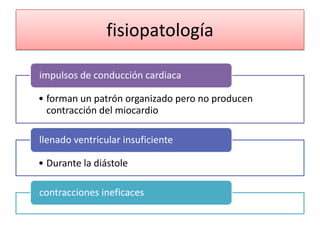
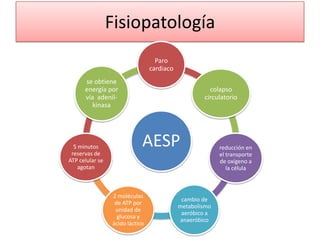
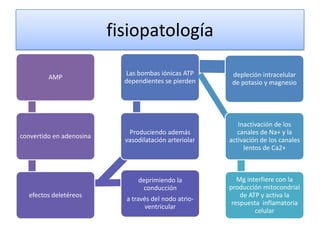
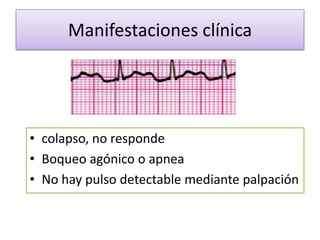
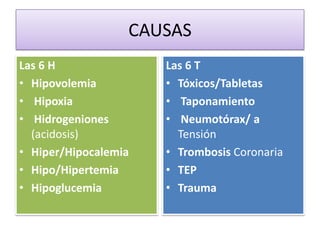
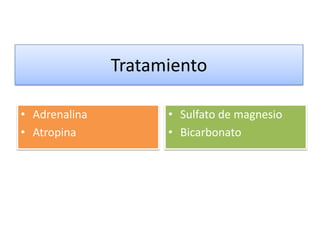
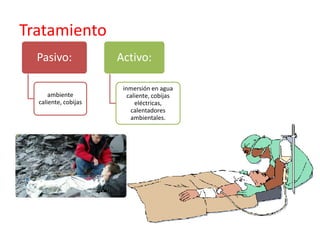
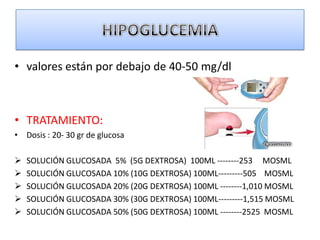
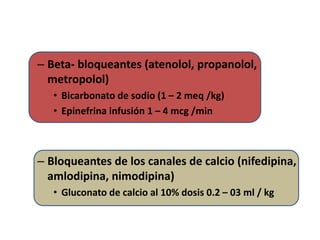
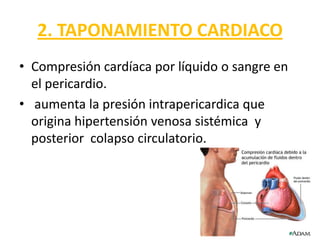
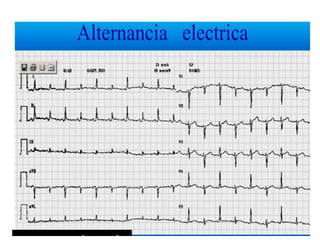
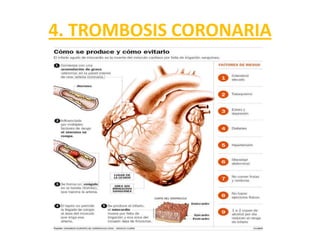
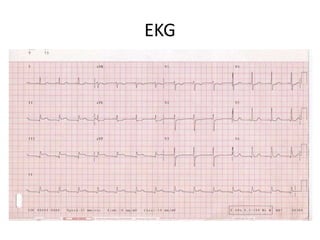
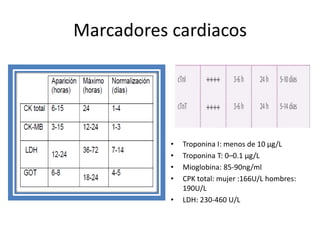
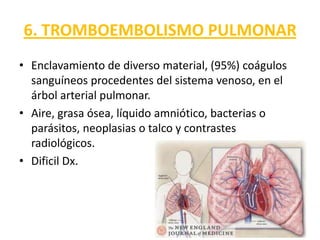
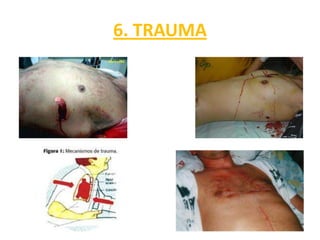
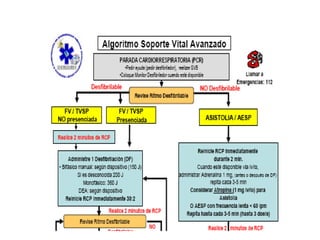
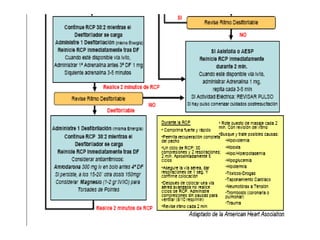
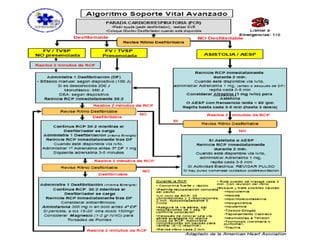
Este documento describe diferentes ritmos cardíacos no desfibrilables como la asistolia, la actividad eléctrica sin pulso (AESP) y sus definiciones, manifestaciones clínicas, criterios de ECG, fisiopatología y tratamiento. También explica algunas causas tratables de paro cardíaco como intoxicación, taponamiento cardiaco, neumotórax a tensión y trauma.