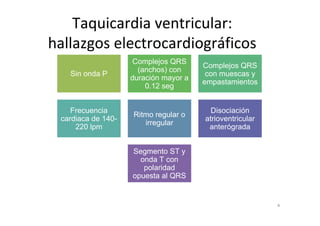
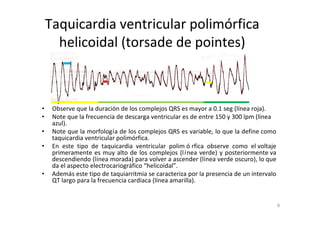
1) El documento describe diferentes arritmias cardíacas como taquicardia ventricular, fibrilación ventricular, asistolia y bloqueos auriculoventriculares. 2) Incluye definiciones, causas, hallazgos electrocardiográficos y tratamiento de cada arritmia. 3) Resalta la importancia del diagnóstico oportuno a través del electrocardiograma y el tratamiento inmediato para prevenir complicaciones como paro cardíaco.