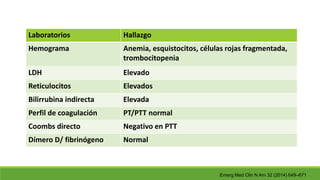
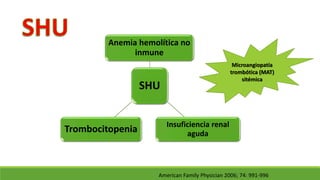
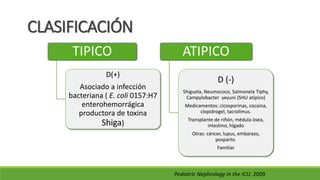
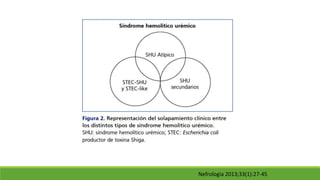
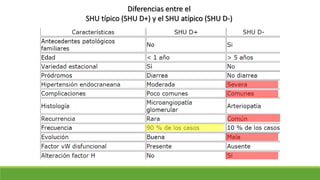
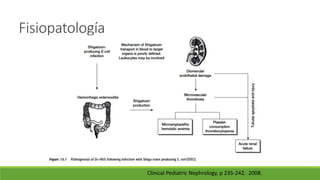
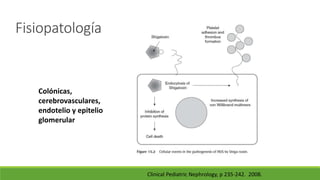
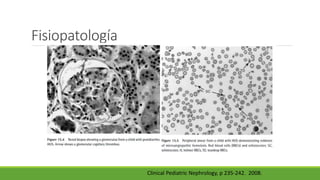
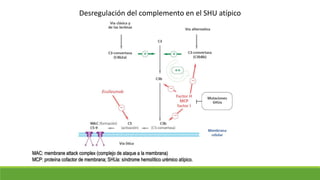
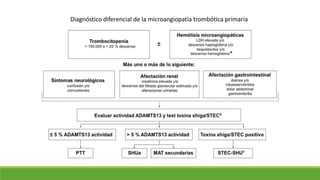
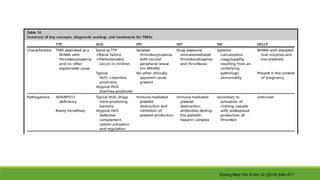
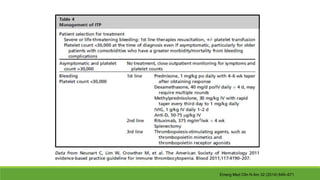
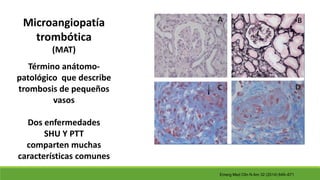
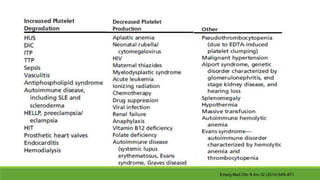
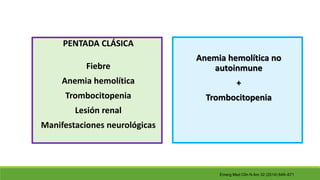
Este documento describe la microangiopatía trombótica (MAT), que se refiere a la trombosis de pequeños vasos. Discuten dos enfermedades, el síndrome urémico hemolítico (SHU) y la púrpura trombocitopénica trombótica (PTT), que comparten muchas características comunes. También se proporciona información sobre la fisiopatología, manifestaciones clínicas, diagnóstico y tratamiento de la PTT y el SHU.






![Fisiopatología:
Deficiencia de una factor de von Willebrand (vWF) de la
proteasa de escisión conocido como ADAMTS-13
Sin ADAMTS-13 al desglose estos grandes multímeros, la
acumulación de vWF atrae y une las plaquetas.
Cabe destacar que esta deficiencia de ADAMTS-13 puede
ser heredada o adquirida a través de un mecanismo
autoinmune (a menudo inmunoglobulina G [IgG] mediada)
Emerg Med Clin N Am 32 (2014) 649–671](https://image.slidesharecdn.com/prpuratrombtica-160329004737/85/Purpura-trombotica-10-320.jpg)